過去最多の報告が続くSFTS(マダニ感染症)。いまは関東や北海道など全国で注意が必要です。
高熱や吐き気など風邪に似た症状から始まり、重症化する例もあります。
本記事では、なぜ増えているのか(異常気象・環境変化)、草むらや公園での具体的な予防、噛まれた直後のNG行為と受診の目安、ペットと家庭内の対策まで、今日から実践できるポイントをやさしくまとめます。
はじめに
SFTSとは何か?過去最多の感染者数が示す脅威
「重症熱性血小板減少症候群(SFTS)」は、マダニに刺されることで感染するウイルス性の病気です。
名前に「重症」とあるように、一度発症すると高熱や吐き気、下痢などの症状が出て、多くの場合は入院が必要になります。
特に高齢者では重症化や死亡につながるリスクが高く、実際に80歳以上の致死率は16%を超えています。
今年は過去最多の感染者が報告されており、従来は患者が少なかった関東や北海道でも発生が確認されています。
全国的に広がっていることからも、もはや特定地域だけの問題ではなく、誰もが知っておくべき感染症となっています。紅葉シーズンや行楽の機会が増えるこれからの季節には、より注意が必要です。
感染拡大の背景にある異常気象と環境変化
なぜ今、SFTSがこれほど増えているのでしょうか。
専門家によれば、近年の異常気象が大きな要因とされています。記録的な猛暑や豪雨により野生動物の餌が不足し、本来山にいるはずのシカやイノシシが市街地や人里に出没するようになりました。
その動物たちに寄生していたマダニが住宅地や畑に落ち、人やペットが感染する機会が増えているのです。
さらに宅地開発や森林伐採などで人間と野生動物の距離が近くなり、マダニとの接触リスクも上昇しています。
草むらや農地に入った際、知らないうちにダニが服に付着し、後に感染につながることも少なくありません。つまり、気候変動と人間の生活環境の変化が重なり合い、感染症の広がりを後押ししているのです。
1.SFTSの基本知識
病気の特徴と感染経路
SFTSは、マダニという小さな吸血生物がウイルスを媒介することで広がります。
マダニは森や草むらに潜み、野生動物や家畜に寄生しています。イノシシやシカ、ネズミなどの血を吸った際にウイルスを体内にため込み、その後に人間やペットを吸血することで感染が成立します。
人里に下りてきた野生動物が庭や畑にマダニを落とし、そこから私たちの生活圏に広がっていくこともあります。
一見するとただの虫刺されのように思えるかもしれませんが、実際には命に関わるウイルスを運んでいる可能性があるのがSFTSの恐ろしさです。
主な症状と致死率の現状
感染すると、まずは発熱や倦怠感、吐き気や下痢といった消化器症状が現れます。
風邪や食あたりに似た症状のため、初期段階では気づかれにくいのも特徴です。しかし重症化すると、血が止まりにくくなる「出血傾向」や意識障害を引き起こし、命を落とす危険もあります。
厚生労働省のデータによると、日本での致死率はおよそ10%。特に高齢者では重症化しやすく、80歳以上では致死率が16%を超えるという数字が報告されています。
体力のある若い世代であっても安心はできず、重症化した例も確認されています。
潜伏期間と発症時の注意点
SFTSの潜伏期間はおおよそ6日から2週間。マダニにかまれた経験がある場合は、その後2週間ほどは体調の変化に注意することが大切です。
もし発熱や吐き気、下痢といった症状が出た場合は「ただの風邪だろう」と自己判断せず、すぐに医療機関を受診してください。
また、かまれた直後にダニを無理に取り除こうとすると、口の一部が皮膚に残り、感染リスクが高まる恐れがあります。
万一ダニが皮膚に付着しているのを見つけたら、自分で処置せず、そのまま医師に診てもらうのが安全です。早期に正しい対応を取ることが、重症化を防ぐ第一歩となります。
2.感染拡大の要因
異常気象と野生動物の動き
近年の猛暑や暖冬、豪雨などの“いつもと違う気候”は、野生動物の暮らし方を大きく変えています。
山でエサが不足すると、シカやイノシシ、タヌキが人里へ下り、畑や空き地、河川敷に現れる回数が増えます。これらの動物に付いていたマダニが落ち、草むらや生け垣、家庭菜園の周りに潜むようになります。
たとえば、夏場に雑草が伸びた公園の斜面や、散歩コースの草の縁、キャンプ場のテント周りなどは“待ち伏せ”に最適な場所。マダニは草の先端で手を広げ、近づいた人の靴やズボンに移り、肌にたどり着くと吸血します。
気温が高い期間が長引くと活動期間も伸び、春から秋まで注意が必要になります。
宅地開発や都市部でのリスク増加
宅地開発や空き地の増加で、草むらややぶが身近になりました。住宅街のフェンス際、駐車場の隅、通学路の法面(のりめん)など、ほんの数十センチの草でもマダニは潜めます。
犬の散歩で草の縁を歩く、子どもが虫取りをする、家庭菜園でしゃがみ込む――日常の動作が“接触のきっかけ”になりえます。
また、庭に野鳥や小動物が集まる環境(落ち葉が溜まりっぱなし、果樹の落ち実が放置など)もマダニの温床になりやすいポイント。
地域の草刈りが遅れたり、河川敷の背丈の高い草が残ったりすると、散歩やジョギングの人が知らないうちに触れてしまいます。
北海道や関東でも確認された感染事例
これまで患者報告が少なかったエリアでも、今年は北海道や関東での発生が伝えられています。
旅行や帰省、登山、キャンプなど、人の移動が増える季節は、普段は行かない土地の草地に入る機会が増えます。札幌近郊の河川敷の散歩、関東の低山ハイキング、郊外のドッグラン利用など、身近なレジャーでも注意が必要です。
「山奥に行かないから大丈夫」とは言い切れません。都市近郊でも、手入れの行き届いていない斜面緑地や空き地、農道脇の草むらはリスクになりえます。
地域の広がりが見られる今は、居住地に関係なく“草地に近づくときは対策をする”を基本にしましょう。
3.自分と家族を守るために
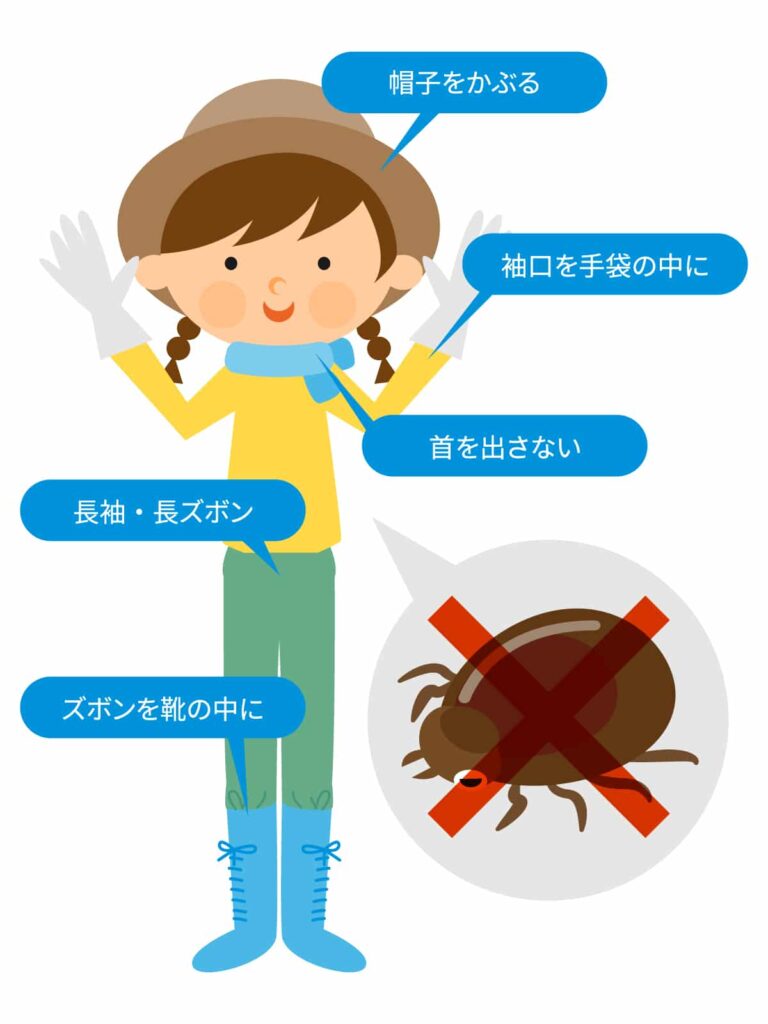
予防の基本:マダニにかまれない工夫
「草に近づくときは“肌を出さない・付着させない・家に持ち込まない”」が基本です。ハイキングや公園・河川敷・家庭菜園でも同じ対策を徹底しましょう。
- 服装:長袖・長ズボンに加え、ズボンの裾は靴下の内側へ。首元はタオルやバフで覆い、帽子を着用。手首・足首など“すきま”を作らない。
- 素材の工夫:毛羽立ちの少ないツルッとした生地は付着しにくい。アウトドア用の防虫加工ウェアも有効。
- 忌避剤(ダニ避け):外出前に服の上から広めにスプレー。「ダニ・マダニ対応」と明記がある製品を選ぶ。長時間活動する日は2〜3時間おきに追加噴霧。
- 歩き方:やぶ・膝丈の草・獣道は避け、草の縁(へり)を歩かない。休憩時はレジャーシートを敷く。
- 帰宅時のルーティン
1) 玄関先で“表面はたき”→上着を外で脱ぐ
2) シャワー直行:首すじ・わき・ひざ裏・足首・ベルト周りを重点チェック
3) 衣類は高温乾燥または洗濯ネットで即洗濯(乾燥機はマダニ対策に有効) - 家庭の環境整備:庭・駐車場の草刈り、落ち葉の撤去、鳥や小動物が集まる残果の放置NG。生け垣・フェンス際の雑草はこまめに剪定。
ペットと一緒に暮らす家庭での注意点
犬や猫は“連れてくる”入り口になりがち。散歩コースが草地に近い場合は特に対策を。
- 予防薬の継続:動物病院で処方されるスポットタイプ・経口タイプのダニ予防薬を通年で。山や河川敷に行く季節は前倒しで投与。
- 散歩の工夫:草の縁・空き地・河川敷はできるだけ回避。必要なときはペット用忌避剤を毛の上から使用。
- 帰宅後ケア(60秒チェック):耳の縁、目の周り、首輪の下、わき、足先(肉球の間)、内股、肛門周囲を指でなぞって触診。コームで被毛をとかすと見つけやすい。
- 見つけたときのNG行為:アルコール・オイル・火・強引な引き抜きは不可。口器が皮膚に残り、感染リスクが上がります。そのまま動物病院へ。
- 生活動線:ソファ・寝具に上げる前にブラッシング→ウェットタオル拭き。クレートやベッドは高温乾燥・日光干しを定期的に。
感染が疑われるときの対応と治療の現状
「かまれたかも」「発熱・吐き気・下痢が出てきた」――そんなときは時間との勝負。落ち着いて、次の順に行動します。
- “今すぐ”やること(自分・家族)
1) 体温を測り、症状(吐き気・下痢・腹痛・関節痛・出血傾向・意識のもうろう)をメモ
2) 受診先に電話(皮膚科・救急・内科のいずれか近いところ)し、マダニの可能性を伝える
3) 無処置のまま受診(ダニが付いていればそのまま、取ってしまった場合は写真や付着していた部位の記録を持参) - 受診時のポイント:
- 直近2週間の行動歴(草地・キャンプ・河川敷・ペットとの接触)を説明
- 可能なら発症前の時系列をメモで渡すと診断がスムーズ
- 治療の考え方:現時点では対症療法が中心(解熱・止血・水分・全身管理など)。一部で抗ウイルス薬が検討される場合もありますが、個々の状態で判断されます。早期受診・入院管理が重症化を防ぐ鍵です。
- 家庭内の二次感染対策:
- 看病時はマスク・手袋、体液(唾液・痰・血液)には直接触れない
- タオル・食器は共用しない、洗濯は単独で、高温乾燥を活用
- ペットに体調異変(発熱・食欲不振・ぐったり)があれば動物病院へ早めに相談
迷ったら、受診。「ただの夏バテ」や「食あたり」に似ていても、“草地に近づいた”“ペットと原っぱで遊んだ”などの心当たりがあれば、自己判断せず医療機関へ。早い対応が、あなたと家族を守ります。
まとめ
SFTSは「草むらに入る日常の行動」から誰にでも起こりうる感染症です。
気候の変化と生活環境の近接でリスクは全国的に拡大しています。予防の基本はかまれない・持ち込まない・早く受診の三本柱。次の行動チェックを習慣化しましょう。
- 外出前:長袖長ズボン+帽子、裾は靴下の内側へ。服の上から「マダニ対応」の忌避剤を広めにスプレー。
- 外出中:やぶ・膝丈の草・草の縁を避け、休憩はレジャーシートの上で。
- 帰宅後:玄関で上着を脱いで表面はたき→シャワー直行。首すじ・わき・ひざ裏・足首・ベルト周りを確認。衣類は高温乾燥や即洗濯。
- ペット:通年で予防薬。散歩後は“60秒チェック”(耳・首輪下・わき・足先・内股・肛門周囲)。見つけても自力で外さず動物病院へ。
- 症状が出たら:発熱・吐き気・下痢などが2週間以内に出た場合は、行動歴をメモして医療機関へ早めに相談。自己判断や市販薬のみで様子見は避ける。
覚えておきたいポイントは3つ。①ワクチンは未整備のため予防が最優先、②自己処置でダニを外さない(口器が残ると危険)、③都市近郊でもリスクがある――庭や通学路、河川敷、ドッグランなど身近な場所ほど対策を。
秋のレジャーは装備とルーティンを整えれば安心して楽しめます。
今日から家族で“草地に近づく日のチェックリスト”を共有し、無理なく続く対策を習慣にしましょう。

コメント